「循環器内科.com」に「脳卒中」についてまとめました。
脳卒中→http://循環器内科.com/stroke
【脳卒中とは】
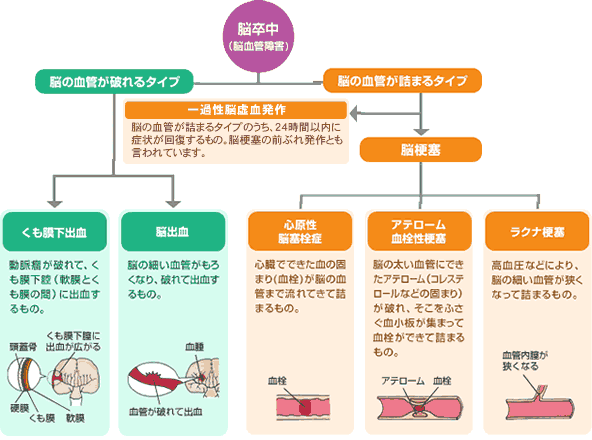
脳卒中(Stroke)とは、脳の血管が急に障害を来して起きる病気の総称です。医学用語としては、脳血管障害(Cerebral vascular disorder: CVD)と言われ、脳の血管が詰まるタイプ、虚血性脳血管障害(Ischemic cerebrovascular disease、Ischemic stroke)と、脳の血管が破れるタイプ、出血性脳血管障害(Hemorrhagic cerebrovascular disease、Hemorrhagic stroke)に、まずは大きく分類されます。虚血性脳血管障害は、症状の持続時間によって、一過性脳虚血性発作(Transient ischemic attack: TIA)と、脳梗塞(Cerebral infarction: CI)に分かれ、さらに原因によって、ラクナ梗塞(Lacunar infarction: LI)、アテローム血栓性脳梗塞(Atherothrombotic brain infarction: ATBI)、心原性脳塞栓症(Cardiogenic cerebral embolism: CCE)、及びその他の脳梗塞があります。特に心原性脳塞栓症と非心原性脳梗塞(Non-cardiogenic cerebral infarction)の区別が重要です。出血性脳血管障害は、脳出血(Intracerebral hemorrhage: ICH)とくも膜下出血(Subarachnoid hemorrhage: SAH)、及びその他の頭蓋内出血(Intracranial hemorrhage)があります。それぞれ、治療法や予防法が全く異なりますので、脳卒中の病型を的確に診断することは非常に重要です。
【脳卒中の診断】
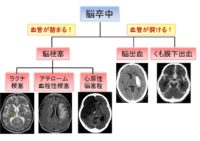
脳卒中を疑ったら速やかに頭部画像検査を行います。まずは大きく、出血なのか梗塞なのか、どちらでもないのか、が重要ですので、頭部CTを撮影します。頭部CTにて脳出血、くも膜下出血を検出します。頭部CTで陰性であっても、くも膜下出血が疑われる場合にはさらに腰椎穿刺(Lumbar puncture: LP)を追加で行うこともありますが、施設によります。頭部CTで出血が否定されたら、頭部MRIを撮影します。脳梗塞の急性期では頭部CTにて早期虚血所見(Early CT Signs)が認められる場合もありますが、超急性期では明らかな異常が検出出来ないことが多いです。その場合、頭部MRI、特に拡散強調画像(Diffusion weighted image: DWI)は発症早期の脳梗塞も検出可能です。T2*強調画像(T2 star weighted image: T2 star)では微小出血も含めた出血病変も検出可能ですので、施設によってはCTをスキップしてMRIファーストで検査をしてしまうところもあります。通常、MR血管画像(Magnetic resonance angiography: MRA)、頸動脈エコー、心原性脳塞栓症の鑑別のため心電図、ホルター心電図、心エコー、凝固や線溶マーカーも含めた採血検査も行います。上記様々な検査を組みあせて、脳卒中の病型診断を速やかに行います。確定診断のためには何度も繰り返し検査をすることもあります。
【脳卒中の治療】
脳卒中の治療は脳卒中の病型によります。一番多いのはラクナ梗塞で、一番重症なのは心原性脳塞栓症とくも膜下出血です。それぞれ、詳しく記事を執筆準備中ですので、お待ちください。
・ラクナ梗塞
・アテローム血栓性脳梗塞
・心原性脳塞栓症
・一過性脳虚血発作
・脳出血
・くも膜下出血
脳卒中の症状や前触れ症状については国立循環器病研究センターのサイトが詳しくまとまっていますのでぜひご参考ください。
→http://www.ncvc.go.jp/cvdinfo/pamphlet/brain/pamph02.html
→http://www.ncvc.go.jp/cvdinfo/pamphlet/brain/pamph96.html
【脳卒中の予防】
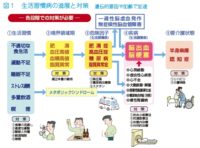
脳卒中は起こさないこと、第一に予防が重要です。脳卒中の予防は心血管疾患のリスク因子を治療することです。高血圧症、脂質異常症、糖尿病がある方は、それぞれきちっと治療しましょう。また、心房細動は生活習慣病とは別に独立した心原性脳塞栓症のリスク因子ですので、心房細動がある方は心原性脳塞栓症予防のため抗凝固療法を開始、継続することが大事です。くも膜下出血は脳動脈瘤の破裂が原因ですので、脳ドック等で未破裂脳動脈瘤を未然に発見し、対処する必要があります。喫煙、暴飲暴食、運動不足、ストレスなどはも生活習慣病のリスク因子ですので、生活習慣の改善も重要です。
・高血圧症→http://循環器内科.com/ht
・脂質異常症→http://循環器内科.com/dl
・糖尿病→http://循環器内科.com/dm
・心房細動→http://循環器内科.com/af
・大量飲酒→http://循環器内科.com/ld
脳卒中の一次予防、再発予防については国立循環器病研究センターのサイトなどをご参考ください。
→http://www.ncvc.go.jp/cvdinfo/pamphlet/brain/pamph36.html
→http://www.ncvc.go.jp/cvdinfo/pamphlet/brain/pamph88.html
→http://www.ncvc.go.jp/cvdinfo/pamphlet/brain/pamph94.html
全ての薬には副作用がありますが、主治医はデメリット、メリットを総合的に考えて一人ひとりに最適な薬を処方しています。心配なことがあれば何なりと主治医またはかかりつけ薬局の薬剤師さんまでご相談ください。

【重要】ご来院前にご確認ください。
お茶の水循環器内科は循環器専門の医療機関です。対象は狭心症、心筋梗塞等の冠動脈疾患、心房細動を始めとする不整脈、心血管疾患の危険因子としての高血圧症、脂質異常症、糖尿病等の生活習慣病、慢性心不全等の循環器疾患です。一般的な内科診療は行っていませんので予めご了承ください。都内の医療機関探しは東京都医療機関案内サービスひまわりをご参考ください。
東京都医療機関案内サービスひまわり:03-5272-0303
→https://www.himawari.metro.tokyo.jp/qq13/qqport/tomintop

【お茶の水循環器内科】
お茶の水循環器内科は循環器専門の医療機関です。当院は2014年秋、「心血管疾患の一次予防」を理念に神田小川町にてスタートしました。2016年春、現在の神田神保町にお引越し、2018年春、「その医療は心筋梗塞を減らすだろうか?」という行動規範のもと、循環器専門の医療機関になりました。世の中には救える病気とそうでない病気があります。その中で、心筋梗塞と脳卒中は血管の故障が原因であり、高血圧症、脂質異常症、糖尿病、喫煙、心房細動等の心血管疾患の危険因子をコントロールすることで十分に予防可能です。心血管疾患の危険因子に対して適切な治療介入と治療継続のために、お茶の水循環器内科は夜間も土日も診療をオープンにしています。心筋梗塞と脳卒中を防ぐこと、これが当院のミッションです。お茶の水循環器内科をどうぞよろしくお願いいたします。
お茶の水循環器内科院長五十嵐健祐

【具体的な診療範囲】
お茶の水循環器内科は循環器専門の医療機関です。循環器内科とは心臓と血管を専門に診る診療科です。具体的には、狭心症、心筋梗塞等の冠動脈疾患、心房細動を始めとする不整脈、心血管疾患の危険因子としての高血圧症、脂質異常症、糖尿病等の生活習慣病、慢性心不全等の循環器疾患です。循環器内科の診療範囲を具体的にまとめました。
・冠動脈疾患(急性心筋梗塞、労作性狭心症、他)
・心筋梗塞後、抗血小板療法、ステント留置後の管理、バイパス術後の管理・慢性心不全の管理
・心臓弁膜症(僧帽弁狭窄症、僧帽弁閉鎖不全症、大動脈弁狭窄症、大動脈弁閉鎖不全症、他)
・弁置換術後の管理、弁形成術後の管理、抗凝固療法・心筋症(肥大型心筋症、拡張型心筋症、高血圧性心肥大、他)
・大動脈瘤、大動脈解離後の管理
・不整脈(心房細動、房室ブロック、上室期外収縮、心室期外収縮、他)
・心房細動の抗凝固療法、心原性脳塞栓症の予防、アブレーション治療の適応の評価、アブレーション治療後の管理
・脳卒中、脳血管障害、脳梗塞(ラクナ梗塞、アテローム血栓性脳梗塞、心原性脳塞栓症)、脳出血、くも膜下出血、一過性脳虚血発作、脳卒中後の管理
・高血圧症、二次性高血圧症
・脂質異常症、家族性高コレステロール血症
・2型糖尿病、1型糖尿病、糖尿病合併症の管理、インスリン管理
・慢性腎臓病、腎硬化症の管理、糖尿病性腎症の管理
・その他、健診後の再検査、食事指導、運動指導、禁煙外来、など
以上、心臓と血管を専門に診る診療科が循環器内科です。高血圧症、脂質異常症、糖尿病、慢性腎臓病等の生活習慣病も心血管疾患の危険因子として循環器内科の守備範囲です。心筋梗塞や脳卒中にならないようにする、一度なってしまっても再発しないようにする、というのが循環器内科の仕事です。予防に勝る治療はありません。お気軽に主治医までご相談ください。

