当院は循環器専門のクリニックです。循環器科とは心臓と血管を専門に診る診療科です。このたび、なぜ「循環器専門」に変えたのかを詳しくまとめました。院長の五十嵐の長文の自分語りが始まりますので、本当に興味がある方だけご覧いただければ結構です。
・研修医時代

↑初期臨床研修医の頃の五十嵐
私はもともと救急医志望でした。一人でも多く人の命を救いたい、とにかく何でも診れる医者になろうと、慶應義塾大学医学部を卒業後、多くの同期は母校の関連病院へ行くところ、私は敢えて何の関係もない地方の市中病院を選びました。そこは脳卒中の専門病院で、毎日、毎晩、救急車で何名もの脳卒中患者さんが運ばれて来る病院でした。助けられた患者さん、助けられなかった患者さん、ほぼ後遺症なく社会復帰して行く患者さん、後遺症でリハビリ通院する患者さん、後遺症のため寝たきりや要介護になる患者さん、救急外来の現場で経験からわかったことは、本当の意味で救える疾患は「血管疾患」のみであると気付きに至りました。日本人の死因は、がん、心不全、肺炎、脳卒中、老衰、と続きます。「がん」と「老衰」は、極論すれば人間の老化現象であり、人間と言えども自然の摂理に逆らうことは出来ません。終末期医療や在宅医療を経験し、がんや老衰は人間の寿命であり、自然現象であると理解しました。肺炎自体は治療可能ですが、嚥下障害が原因である「誤嚥性肺炎」は、根本的な治療が難しく、再発を防ぐことが難しく、胃瘻を作っても根本的な解決にはならなく、口から食べられなくなったらこれも一つの寿命なのではないかと私は理解するようになりました。誤嚥性肺炎の原因は嚥下障害、嚥下障害の一番の原因は「脳卒中」です。脳卒中の結果、嚥下機能を司る脳神経に障害が起こり、嚥下障害が起こるのです。心不全に至る一番多い原因は虚血性心疾患、「心筋梗塞」です。がん、心不全、肺炎、脳卒中、老衰、確実に予防可能な病気は「心筋梗塞」と「脳卒中」の二つであるという気付きに至りました。また、認知症も修正可能なものは「脳血管性認知症」のリスク因子であることに気付きました。要するに、「血管」を守ればいいのです。脳梗塞の治療として、ちょうど血栓溶解療法が始まった時期であったのも大きな要素で、今まで失語、片麻痺で救急車で運ばれて来て、このままだと寝たきりになってしまう患者さんが、血栓溶解療法の治療を開始した後すぐに、血栓が溶けて、再開通、失語も麻痺もほとんど後遺症なく回復した例を多数経験し、人間の脳は血管に支えられていることを実感しました。私は血管疾患を学びに、国立循環器病研究センターへ向かいました。
・国循時代
国立循環器病研究センターは日本の循環器病のメッカです。日本脳卒中学会の「rt-PA講習会」で中大脳動脈の閉塞病変における血栓溶解療法や血栓回収療法について色々と質問をしました。ちょうど血栓溶解療法に加えて、血栓回収療法が始まったばかりの時期でしたので、脳卒中診療において脳血管カテーテル治療という選択肢が出始めた時期です。循環器内科では心血管カテーテルは既に一般的になっており、当時の私は脳カテも心カテも両方マスターしたいという無謀な野望も抱いていました。私は非公式に、数週間だけ居候をさせていただいただけですので、正式な研修として経歴に書いてよいかはわかりませんが、学んだことは文字通り、私の人生を変えました。具体的には、脳血管カテーテルは今後の治療選択肢として期待出来るが、脳卒中発症後すぐ、治療可能な時間内に病院に来ないと適応にはならなく、そのための疾病啓発、一般啓蒙にはこれから相当の時間が掛かるであろうこと、脳梗塞も心筋梗塞も脳血管と心血管と起きている場所が違うだけで起きている現象はほとんど同じなのにも関わらず、脳血管内科と心血管内科と部門が分かれており、他の日本中の多くの大学でも脳卒中と心筋梗塞を診る科は分かれており、脳血管と心血管の両方を学べる後期研修プログラムは当時日本にはなく、両方マスターすることは現実的でないこと、同時期に心房細動を見付けるアプリを作ろうと思い付いたのですが、国循では副業は認めらていなく、前例がないという理由で国循内でアプリ開発も進めることも難しいこと、など、国循のレジデントへ進む道もあったのですが、泣く泣く諦めました。一番インパクトを受けたのは、国循の役職を引退された先輩方が次にやることが、減塩食、脈のチェック、ウォーキング、禁煙の普及など、「心血管疾患の一次予防」の取り組みをされているということです。心臓移植、機械的循環補助デバイス、遺伝子研究、新薬の治験、国内の大規模な登録研究、など、いわゆる循環器内科の最先端をやり尽くした循環器内科の先生方が最後に「一次予防」にまた戻って来るという事実に、当時私は稲妻で頭を打たれたような衝撃を受けました。それまで私は、医学の発展は最先端のさらにその先にあると信じ切っていたからです。答えは未来ではなく、もう既に今、目の前にあった、ということでした。確かに、国循にいても、心不全の急性増悪や心筋梗塞の再発で救急車で運ばれて来るのは、心不全の治療を自己中断していた、とか、心筋梗塞後に必須である抗血小板薬が仕事が忙しくて切れていた、など、再発の理由は意外にシンプルなものでした。人生は一度切り、循環器内科医としても人生もあっとう間なので、自分は一人で「心血管疾患の一次予防」の道に行くことを決心しました。
・東京帰還
東京に戻って来てからは、複数のクリニックで非常勤医師をしながら、自分が理想とする医療の場を作ろうと構想に燃えていました。当時私は医師3年目、同期はまだ後期研修を始めたばかり、循環器内科医として修行も全く十分とは言えないし、専門医も一つも持っていない状態でしたが、不思議と不安は全くありませんでした。「救えるはずの心筋梗塞をなくそう」と、明確な使命感があったからです。高血圧症、脂質異常症、糖尿病、心血管疾患のリスク因子の診断、治療、管理には一定の自信がありました。致死的疾患の精査除外やマネジメントにも一定の自信がありました。初期臨床研修時代、明日から指導医がいなくなっても、何の不安もなく自分一人で診療を出来ること、を初期臨床研修の具体的な目標に置いて研修の実践を積んでいたからです。開業自体も怖くはありませんでした。大事なことは、これから立ち上げるクリニックのコンセプト、戦略、ポジショニングをどのようにするかです。クリニックの理念は「心血管疾患の一次予防」と決めました。研修医時代、国循時代、解決したいと考え続けていた課題だったので、迷いはありませんでした。開業場所は「お茶の水」に決めました。大学病院がいっぱいあって、クリニックもいっぱいある、日本で一番競合が激しいところで敢えてチャレンジしたい、と覚悟を決めました。浪人生時代、駿台予備校に一年お世話になって、好きな街、思い出の街であったというのも大きなポイントでした。差別化要素は夜間土日診療に決めました。大学病院と比べても、専門医と競争しても、勝ち目はありません。ただ、生活習慣病を放置してはいけない、心筋梗塞後の薬を切らしてはいけない、でも、土日や夜間じゃないと医療機関に通院出来ない、つい仕事が忙しくて治療が途絶えてしまった、治療を継続する必要があるのはよくわかっている、という人が世の中には一定数はいるのではないか、という「仮説」でした。仮説は想像です。仮説が本当に正しいかどうかは「検証」してみないとわかりません。この仮説を検証するには実際に開業してみるのが一番です。
・お茶の水内科開業
お茶の水内科(現お茶の水循環器内科)を開業したのは2014年9月です。神田小川町の小さなビルの4階で、8坪ほどの限られたスペースで、待合室と受付と診察室だけの本当に小さなクリニックでした。最初はどうなることかと思いましたが、幸い、患者さんが増えて来て、次第に待合室がいっぱいになり、時期によっては開院前にビルの外まで並ぶこともあるようになり、一年半後の2016年5月には今の神田神保町のビルにお引っ越しをしました。友人知人の非常勤医師に支えられ、3期目には年間一万人以上来院するクリニックになりました。患者さんのほとんどが口コミ、家族や職場からの紹介で来院される状態になって、クリニックとしてはまさに順調そのものでした。「仮説」は実証されたのです。心筋梗塞後の薬を切らしてはいけない、治療を継続する必要があるのはよくわかっている、でも、土日や夜間じゃないと医療機関に通院出来ない、生活習慣病を放置してはいけない、つい仕事が忙しくて治療が途絶えてしまった、という人は世の中にいっぱいいたのです。予想以上でした。困っている人は確実にいました。これは実際に開業しなければわからなかったことです。思い切ってお茶の水内科を開業してよかったです。
・お茶の水循環器内科へ
お茶の水内科は2018年1月、「お茶の水循環器内科」と名称を変更し、「一般内科」を閉科、「循環器内科」一つにするという意思決定をしました。なんで一般内科を辞めてしまったのか、と思われたかも知れませんが、私にとって開業の理念とズレて来てしまっているのがずっと悩みでした。患者さんが来ていただけるのは嬉しいことで、困っていること、要望にどんどん応えていくうちに、嘔吐も下痢も、咳も鼻水も、不眠も、検診も予防接種も、全部対応していました。私自身もどんなことでも断らずに何でも診る医者がいい医者だと思っていたこともありましたし、その考え方は素晴らしいことだと思います。一方で、「心血管疾患の一次予防」という開業の理念は薄れて行き、「何でも屋さん」になってしまっていることに気付きました。夜間や土日もやっていて、コンビニのように、単なる「便利屋さん」になってしまっていることにも薄々気付いていました。でも、空いていてよかった、夜遅くまでやってくれていて有り難い、土日もやってくれていて助かると、言われるとそれはそれで医療従事者としては嬉しいもので、本当は心筋梗塞を減らしたくて開業したんだけどな、と思いつつ、なかなか思い切る勇気もきっかけもありませんでした。ターニングポイントは、2018年1月、テレビが「熱が出ないインフルエンザがある」と騒ぎ出したことです。2018年はB型インフルエンザの流行が例年よりも早く、高熱でなくてもインフルエンザ陽性である例が多かったのは確かに事実です。問題は、テレビが「隠れインフルエンザ」という言葉を新しく作り、テレビで放送した結果、ほぼ無症状の患者さんがインフルエンザ検査希望で、夜間や土日に当院に殺到しました。朝から晩まで、インフルエンザ検査をし、インフルエンザ検査は早期には陽性にならないことがあること、検査陰性でもインフルエンザの可能性は否定出来ないこと、多い日は50人以上、「隠れインフルエンザ」が心配というほぼ無症状の人の診療を行いました。医師も看護師も受付スタッフも全員疲弊していました。なんでテレビの無責任な一方的な報道を見て必要以上に不安になってしまった無症状の人の対応を、テレビとは無関係の現場の医療従事者がやらなければならないのか、正直、現場は限界に達していました。医療従事者の良心と奉仕の精神だけでは、当院は対応困難と判断せざるを得ませんでした。また一方で、今後、10年、20年、30年とこのようなインフルエンザ診療を続けていっても、お茶の水内科開業の理念である「心血管疾患の一次予防」は達成出来ないのではないかという事実を、私自身がようやく確信に至りました。一度確信を得てしまえばその後、「インフルエンザ検査の中止」と「一般内科の閉科」の意思決定はスピーディでした。診療科はお茶の水内科開業の理念である「循環器内科」のみに一本化しました。「お茶の水内科」という名前も変えて、「お茶の水循環器内科」という名称にし、循環器内科専門であることをわかりやすいようにしました。「心血管疾患の一次予防」「救えるはずの心筋梗塞をなくそう」という初心に戻ることが出来ました。気付きときっかけを与えてくれたという意味においては、「隠れインフルエンザ」の番組を作ったテレビには、今は感謝しています。
2018年1月13日号の週刊東洋経済「間違いだらけの健康常識」に、記事の執筆協力をしたのももう一つの大きなきっかけです。予防出来る病気とそうでない病気がある、生活習慣病の管理、予防を徹底することで血管疾患は予防可能であること、取材と記事の編集を通して、私自身、開業の理念、初心を振り返るきっかけとなり、「救えるはずの心筋梗塞を救いたい」「心血管疾患の一次予防」というお茶の水循環器内科の役割を再確認することが出来ました。
・お茶の水循環器内科が目指すこと
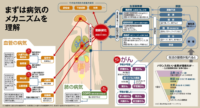
お茶の水循環器内科が目指すことは、「心血管疾患の一次予防」、これに付きます。お茶の水循環器内科の診療範囲を図解でまとめました。循環器内科は心臓と血管を専門に診る診療科です。循環器内科は守備範囲がとても幅広く、用語も専門的でややわかりにくいかも知れません。このたび、ざっくりと全体像を理解しやすいように、循環器内科疾患の全体像を図解しました。ポイントは「動脈硬化」という言葉がキーワードです。動脈硬化が進むと、「心筋梗塞」や「脳卒中」といった心血管疾患が発症してしまいます。心血管疾患、心筋梗塞や脳卒中は、ある日突然発症するまでほとんど症状がないことがあるので怖いのですが、動脈硬化が起こるには必ず理由があります。それは、「高血圧症」「脂質異常症」「糖尿病」という3つの生活習慣病と、喫煙、大量飲酒、運動不足と言った動脈硬化を引き起こす3つの生活習慣です。高血圧症は塩分過剰摂取、脂質異常症は脂質過剰摂取、糖尿病は糖質過剰摂取という食事習慣、運動不足という運動習慣と密接に関係しています。喫煙は単独で動脈硬化のリスク因子です。加齢、心血管疾患の家族歴、男性であることの3つも実は心血管疾患の危険因子ですが、いずれも自分の意志でコントロール可能なものではないので、敢えて自分の意志でコントロール可能なものしか図解には入れていません。いずれにせよ、塩分を摂り過ぎず、脂質を摂り過ぎず、糖質を摂り過ぎず、煙草は吸わず、お酒を飲み過ぎず、日常的に運動をする、それが一番ということになります。心筋梗塞や脳卒中にならないためには、動脈硬化を防ぐことです。動脈硬化を防ぐにはリスク因子があれば各リスク因子を治療することです。心筋梗塞後には抗血小板療法、心房細動には抗凝固療法、心不全には長期管理等が必要になりますが、それぞれまた追って詳しく更新して行きます。健康的な生活習慣、生活習慣病リスクのある生活習慣、生活習慣病、動脈硬化、心血管疾患の発症、心筋梗塞、脳卒中、後遺症、再発予防について循環器内科の全体像を図解にまとめました。
一方で、「一般内科」の外来は2018/1/22(月)を持って閉科しました。突然のお知らせとなりましたことをお詫び申し上げます。現在一般内科に通院中の患者さんには一人ひとりに合った近くの医療機関を紹介する等、適切な対応をさせていただきます。ご迷惑をお掛けし、申し訳ありません。一方で、発熱、咳等は「一般内科」、鼻炎や副鼻腔炎は「耳鼻咽喉科」、長引く咳や喘息等は「呼吸器内科」、吐気や下痢等は「消化器内科」をご受診ください。循環器内科疾患のかかりつけ患者さんは感染症のハイリスク者でもあるため、感染予防の観点から、発熱や咳等の感染症を疑う症状を認める場合は可能な限り、他の「一般内科」や「呼吸器内科」を受診いただけますよう、ご理解とご協力のほどよろしくお願いいたします。随時紹介状の発行も行っていますのでお気軽にご相談ください。今後ともお茶の水循環器内科をよろしくお願いいたします。
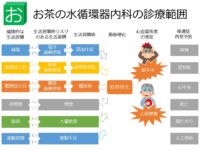
お茶の水循環器内科は循環器内科専門です。循環器内科とは心臓と血管を専門に診る診療科です。お茶の水循環器内科の診療範囲を具体的にまとめました。
・虚血性心疾患、心筋梗塞、狭心症の診断、治療適応の判断
・心筋梗塞後の管理、一次予防、二次予防、抗血小板療法
・慢性心不全の管理、評価
・心筋症(拡張型心筋症、肥大型心筋症、拘束型心筋症、他)の管理、評価
・心臓弁膜症(僧帽弁狭窄症、僧帽弁閉鎖不全症、大動脈弁狭窄症、大動脈弁閉鎖不全症、他)の診断、管理
・人工弁置換術後の管理、抗凝固療法
・不整脈(心房期外収縮、心室期外収縮、洞不全症候群、房室ブロック、WPW症候群、発作性上室性頻拍、心房細動、心房粗動、)の診断、管理
・心房細動、心原性脳塞栓症の予防、抗凝固療法、一次予防、二次予防
・脳血管障害、脳梗塞(ラクナ梗塞、アテローム血栓性脳梗塞、心原性脳塞栓症)、脳出血、くも膜下出血、一過性脳虚血発作の診断、一次予防、二次予防
・高血圧症の診断、管理
・脂質異常症の診断、管理
・糖尿病の診断、管理
・慢性腎臓病の診断、管理
・その他、検診異常の精査、食事指導、運動指導、禁煙外来、など
以上、心臓と血管を専門に診る診療科が循環器内科です。脳梗塞や脳出血等の脳血管障害、脳卒中は神経内科や脳神経外科が診ることも多いですが、血管の故障の予防という意味ではやるべきことは循環器内科と共通です。高血圧症、脂質異常症、糖尿病、慢性腎臓病等の生活習慣病も循環器病のリスク因子という点で循環器内科の守備範囲です。心筋梗塞や脳卒中にならないようにする、なってしまっても再発しないようにする、というのが循環器内科の仕事です。お茶の水内科、改め、「お茶の水循環器内科」を今後ともどうぞよろしくお願いいたします。
お茶の水循環器内科院長五十嵐健祐