「循環器内科.com」に「労作性狭心症」についてまとめました。
労作性狭心症→http://循環器内科.com/eap
【労作性狭心症とは】
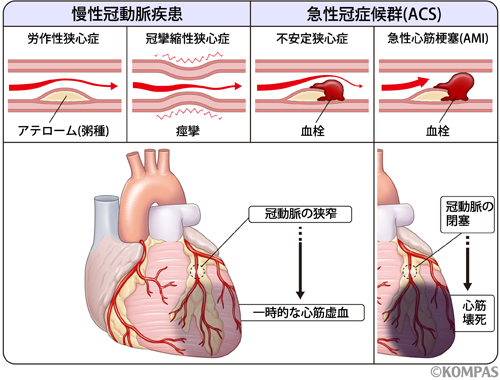
労作性狭心症(Effort angina pectoris: EAP)とは、冠動脈に狭窄があり、階段を登る時や坂を登る時など労作時に狭心症発作を起こすことが特徴の狭心症です。単に狭心症と言った場合に多くは労作性狭心症を意味することが多いです。主に安静時に狭心症発作を起こすことが多い冠攣縮性狭心症と区別する際に労作性狭心症と言います。また、急性心筋梗塞に準じて治療が必要な狭心症を不安定狭心症と呼びますが、不安定狭心症ではない狭心症のことを、不安定狭心症に対して安定狭心症と呼ぶこともあり、それも労作性狭心症とほとんどの場合同じ意味です。
・急性心筋梗塞→http://循環器内科.com/ami
・不安定狭心症→http://循環器内科.com/uap
・労作性狭心症→http://循環器内科.com/eap
・冠攣縮性狭心症→http://循環器内科.com/vsa
ざっくり言うと、心臓の血管、冠動脈に起こる病変は3パターンで、血管が詰まっている状態(急性心筋梗塞)、血管が詰まってはいないが狭窄を起こしている状態(不安定狭心症、労作性狭心症)、血管が痙攣を起こしている状態(冠攣縮性狭心症)、の3パターンです。血管が詰まってはいないが狭窄を起こしている状態はさらに、急性心筋梗塞に移行するリスクが高く、緊急で治療を開始しなくてはならないかどうかを判断します。急性心筋梗塞に移行するリスクが高い状態を不安定狭心症、そうでない状態を労作性狭心症と呼びます。不安定狭心症に対して、安定しているという意味で、安定狭心症と呼ぶこともあります。重要なことは不安定狭心症かどうでないかを判断することです。
【労作性狭心症の診断】
労作性狭心症の診断は、まずは心臓の血管、冠動脈(Coronary artery)に狭窄を認めるかどうかを調べます。心臓の血管の調べ方は、冠動脈造影、冠動脈CT、心臓MRIと3種類あります。明らかに冠動脈狭窄を認める場合にはそのままカテーテル治療へ進めることが可能な冠動脈造影検査、外来で冠動脈狭窄の有無を詳細に評価したい場合は冠動脈CT、放射線を使わずに心臓の弁や筋肉の情報も調べたい場合は心臓MRIとあります。運動による症状や心電図の変化を評価したい場合は運動負荷心電図検査などがあります。詳しくは各ページをご覧ください。
・冠動脈造影→http://循環器内科.com/cag
・冠動脈CT→http://循環器内科.com/cta
・心臓MRI→http://循環器内科.com/cmri
【不安定狭心症かどうかの判断】
狭心症と診断した場合は、次に急性心筋梗塞に移行するリスクの高さを評価します。つまり、不安定狭心症かそうでないかの診断です。不安定狭心症の診断にはBraunwald分類があります。新規発症、亜急性安静、急性安静の3タイプです。具体的には、
ClassⅠ:新規発症の重症または増悪型狭心症
・最近2カ月以内に発症した狭心症
・1日に3回以上発作が頻発するか、軽労作にても発作が起きる増悪型労作狭心症(安静狭心症は認めない)。
ClassⅡ:亜急性安静狭心症
・最近1カ月以内に1回以上の安静狭心症があるが、48時間以内に発作を認めない。
ClassⅢ:急性安静狭心症
・48時間以内に1回以上の安静時発作を認める。
詳しくは日本循環器学会「急性冠症候群の診療に関するガイドライン」をご覧ください。
→http://www.j-circ.or.jp/guideline/pdf/JCS2007_yamaguchi_h.pdf
狭心症の中で上記の基準を満たすものは不安定狭心症として取り扱います。Braunwald分類は冠動脈造影所見ともよく一致していることが知られています。大事なことは、急性心筋梗塞に移行するリスクがどれくらいあるかを評価し、緊急で治療を開始しなくてはならない狭心症を見極めることです。
【労作性狭心症の治療】
労作性狭心症では、緊急カテーテルの必要性は低いですが、待機的にカテーテル検査を行う場合があります。カテーテル検査を行う場合は、カテーテル検査の所見からカテーテル治療が必要かどうかを判断します。冠動脈の狭窄や虚血の程度によってはカテーテル治療を行わないという判断をする場合もあります。その場合は、冠危険因子に対して、それぞれ適切な治療を行って行きます。目的は急性心筋梗塞の発症を防ぐことです。
・禁煙、喫煙は明らかに急性心筋梗塞発症のリスク因子です。煙草は辞めましょう。
・スタチン、クレストール(ロスバスタチン)、リピトール(アトルバスタチン)、リバロ(ピタバスタチン)、脂質を下げて、動脈硬化を予防します。
・βブロッカー、アーチスト(カルベジロール)、メインテート(ビソプロロール)、テノーミン(アテノロール)、心臓の脈や収縮力を適度に落として心臓を休ませ、心筋梗塞の再発を防ぎます。
・硝酸薬、ニトロペン(ニトログリセリン)、ニトロール(硝酸イソソルビド)、フランドルテープ(硝酸イソソルビド貼付薬)、ニトロダーム(ニトログリセリン)、ミオコールスプレー(ニトログリセリン)、アイトロール(一硝酸イソソルビド)、硝酸薬と呼ばれる狭心症治療薬です。冠動脈拡張作用で、発作を解除します。ニトロペンは舌下錠、ニトロールやミオコールはスプレー剤、フランドルはテープ剤があります。
・バイアスピリン
労作性狭心症に対して一律の抗血小板薬の投与は推奨されていませんが、冠動脈狭窄の程度によっては急性心筋梗塞への移行を抑制する作用を期待して使います。
・PPI、タケプロン(ランソプラゾール)、ネキシウム(エソメプラゾール)、パリエット(ラベプラゾール)、抗血小板薬による胃潰瘍を防ぐため、制酸薬を併用します。
その他、高血圧症、脂質異常症、糖尿病などの冠危険因子があればそれぞれ治療を行います。運動療法は安定狭心症では禁忌ではありませんが、不安定狭心症では原則禁忌です。冠動脈の狭窄の程度や経過によりますが、主治医の判断を仰ぎましょう。食事療法に関してはそれぞれのページをご覧ください。また、労作性狭心症と診断した後も、冠動脈狭窄の進行がないか、定期的に評価を行うことが重要です。リスクの程度に合わせて、半年に1回から二年に1回程度の頻度で、適宜、冠動脈CT、心臓MRI、冠動脈造影など、主治医の指示に従いましょう。
【労作性狭心症の予防】
・高血圧症→http://循環器内科.com/ht
・脂質異常症→http://循環器内科.com/dl
・糖尿病→http://循環器内科.com/dm
・大量飲酒→http://循環器内科.com/ld
労作性狭心症の原因は動脈硬化です。高血圧症、脂質異常症、糖尿病、喫煙、大量飲酒、加齢、冠動脈疾患の家族歴など、心血管疾患のリスク因子が多ければ多いほど起こしやすいです。逆に、労作性狭心症のリスク因子が少なければ少ないほど労作性狭心症にはなりにくいです。これが、高血圧症、脂質異常症、糖尿病が自覚症状がなくても治療が必要な理由です。修正可能なリスク因子をコントロールして、労作性狭心症にならないようにしましょう。

【重要】来院前にご確認ください。
お茶の水循環器内科は循環器専門の医療機関です。対象は狭心症、心筋梗塞等の冠動脈疾患、心房細動を始めとする不整脈、心血管疾患の危険因子としての高血圧症、脂質異常症、糖尿病等の生活習慣病、慢性心不全等の循環器疾患です。一般的な内科診療は行っていませんので予めご了承ください。都内の医療機関探しは東京都医療機関案内サービスひまわりをご活用ください。
東京都医療機関案内サービスひまわり:03-5272-0303
→https://www.himawari.metro.tokyo.jp/qq13/qqport/tomintop

【お茶の水循環器内科】
お茶の水循環器内科は循環器専門の医療機関です。当院は2014年秋、「心血管疾患の一次予防」を理念に神田小川町にてスタートしました。2016年春、現在の神田神保町にお引越し、2018年春、「その医療は心筋梗塞を減らすだろうか?」という行動規範のもと、循環器専門の医療機関になりました。世の中には救える病気とそうでない病気があります。その中で、心筋梗塞と脳卒中は血管の故障が原因であり、高血圧症、脂質異常症、糖尿病、喫煙、心房細動等の心血管疾患の危険因子をコントロールすることで十分に予防可能です。心血管疾患の危険因子に対して適切な治療介入と治療継続のために、お茶の水循環器内科は夜間も土日も診療をオープンにしています。心筋梗塞と脳卒中を防ぐこと、これが当院のミッションです。お茶の水循環器内科をどうぞよろしくお願いいたします。
お茶の水循環器内科院長五十嵐健祐

【具体的な診療範囲】
お茶の水循環器内科は循環器専門の医療機関です。循環器内科とは心臓と血管を専門に診る診療科です。具体的には、狭心症、心筋梗塞等の冠動脈疾患、心房細動を始めとする不整脈、心血管疾患の危険因子としての高血圧症、脂質異常症、糖尿病等の生活習慣病、慢性心不全等の循環器疾患です。循環器内科の診療範囲を具体的にまとめました。
・冠動脈疾患(急性心筋梗塞、労作性狭心症、冠攣縮性狭心症、他)
・心筋梗塞後、ステント留置後の管理、抗血小板療法、バイパス術後の管理
・慢性心不全の管理
・心筋症(肥大型心筋症、拡張型心筋症、高血圧性心肥大、他)
・心臓弁膜症(僧帽弁狭窄症、僧帽弁閉鎖不全症、大動脈弁狭窄症、大動脈弁閉鎖不全症、他)
・弁置換術後の管理、弁形成術後の管理、抗凝固療法
・不整脈(心房細動、房室ブロック、上室期外収縮、心室期外収縮、他)
・心房細動の抗凝固療法、心原性脳塞栓症の予防、アブレーション治療適応の評価、アブレーション治療後の管理
・脳卒中、脳血管障害、脳梗塞(ラクナ梗塞、アテローム血栓性脳梗塞、心原性脳塞栓症)、脳出血、くも膜下出血、一過性脳虚血発作、脳卒中後の管理
・大動脈瘤、大動脈解離後の管理
・高血圧症、二次性高血圧症
・脂質異常症、家族性高コレステロール血症
・2型糖尿病、1型糖尿病、インスリン管理、糖尿病合併症の管理
・慢性腎臓病、腎硬化症の管理、糖尿病性腎症の管理
・その他、健診後の再検査、食事指導、運動指導、禁煙外来、など
以上、心臓と血管を専門に診る診療科が循環器内科です。高血圧症、脂質異常症、糖尿病等の生活習慣病も心血管疾患の危険因子として循環器内科の守備範囲です。心筋梗塞や脳卒中にならないようにする、一度なってしまっても再発しないようにする、というのが循環器内科の仕事です。予防に勝る治療はありません。受付または主治医までお気軽にご相談ください。

