「循環器内科.com」に「心臓弁膜症」についてまとめました。
心臓弁膜症→http://循環器内科.com/vhd
【心臓弁膜症とは】
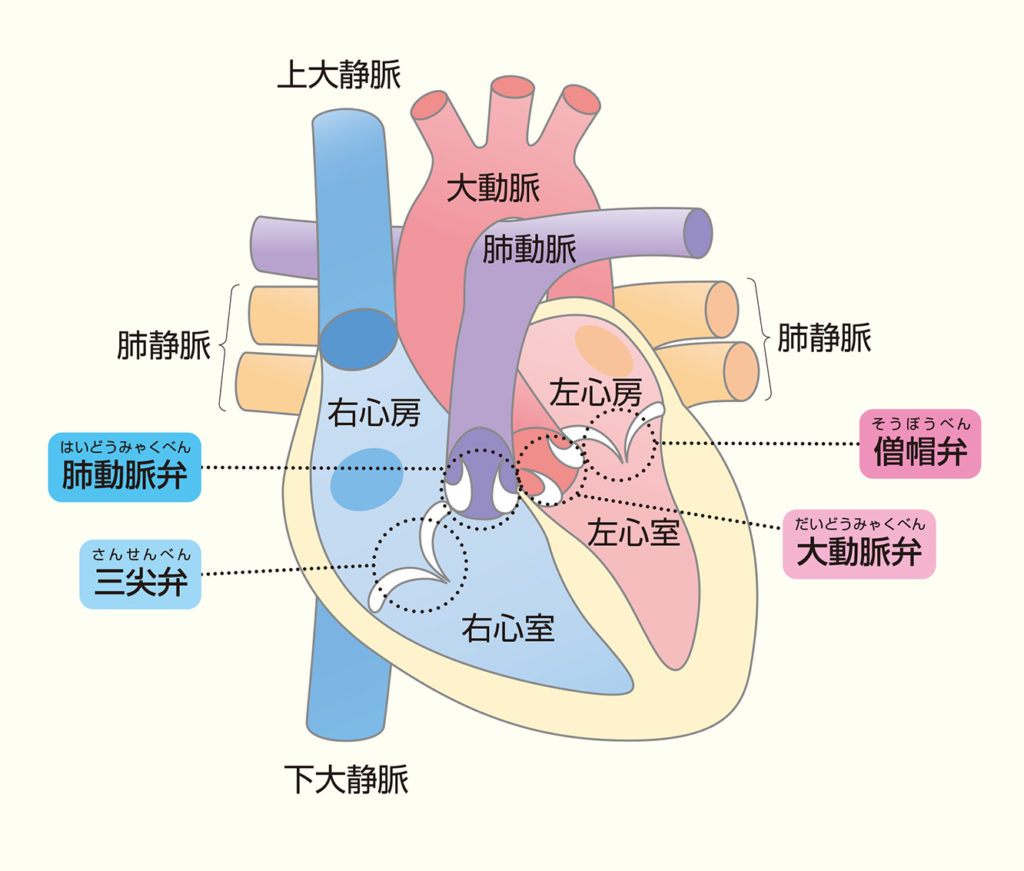
心臓弁膜症(Valvular heart disease)とは、心臓にある弁に異常を来した状態です。人間の心臓は、左心房、左心室、右心房、右心室と4つの部屋があり、左心室からは大動脈が、右心室からは肺動脈という血管が出ます。それぞれの部屋と部屋の間、部屋と血管の間には、弁(Valve)があります。具体的には、僧帽弁、大動脈弁、三尖弁、肺動脈弁、の4つです。正常な心臓では、血液が流れる時に弁が開き、流れ終わると弁が閉じて逆流を防ぎ、血流がスムーズに循環する仕組みになっています。このいずれかの弁が正常に機能しなくなった状態が心臓弁膜症です。正常に開かない場合、狭窄症(Stenosis)と、正常に閉じない場合、閉鎖不全症(Regurgitation)の2種類があります。詳しくは国立循環器病研究センターのページをご覧ください。
「心臓弁膜症」→http://www.ncvc.go.jp/hospital/pub/knowledge/disease/valvular-heart-disease.html
【心臓弁膜症の分類】
僧帽弁(Mitral valve)、大動脈弁(Aortic valve)、三尖弁(Tricuspid valve)、肺動脈弁(Pulmonic valve)の4つの弁にそれぞれ、狭窄症(Stenosis)と閉鎖不全症(Regurgitation)があります。
・僧帽弁狭窄症(Mitral stenosis: MS)
・僧帽弁閉鎖不全症(Mitral regurgitation: MR)
・大動脈弁狭窄症(Aortic stenosis: AS)
・大動脈弁閉鎖不全症(Aortic regurgitation: MR)
・三尖弁狭窄症(Tricuspid stenosis: TS)
・三尖弁閉鎖不全症(Tricuspid regurgitation: TR)
・肺動脈弁狭窄症(Pulmonic stenosis: PS)
・肺動脈弁閉鎖不全症(Pulmonic Regurgitation: PR)
この中で、特に心臓の左心系の弁の異常、僧帽弁と大動脈弁の弁膜症が重要です。三尖弁と肺動脈弁の弁膜症については追ってまとめます。
【心臓弁膜症の治療適応】
心臓弁膜症の治療は最終的には手術をするかしないかの選択になります。また、いくつかの心臓弁膜症ではカテーテル治療という選択肢が登場しています。
・僧帽弁狭窄症→http://循環器内科.com/ms
手術:直視下交連切開術 (Open mitral commissurotomy: OMC)、僧帽弁置換術 (Mitral valve replacement: MVR)
カテーテル治療:経皮経静脈的僧帽弁交連裂開術(Percutaneous transvenous mitral commissurotomy: PTMC)
手術適応の目安:心房細動の出現、塞栓症の既往、僧帽弁口面積(Mitral valve area: MVA)1.5cm2未満、収縮期肺動脈圧(Systolic pulmonary artery pressure: sPAP)60mmHg以上、平均圧較差15mmHg以上、等
・僧帽弁閉鎖不全症→http://循環器内科.com/mr
手術:僧帽弁形成術(Mitral valve plasty)、僧帽弁置換術(Mitral valve replacement: MVR)
カテーテル治療:経カテーテル僧帽弁クリップ術「MitraClip」
手術適応の目安:心房細動の出現、肺高血圧症の出現、左室駆出率(left ventricular ejection fraction: LVEF)60%未満、左室収縮期経(left ventricular systolic diameter: LVDs)40mm以上、等
・大動脈弁狭窄症→http://循環器内科.com/as
手術:大動脈弁置換術(Aortic valve replacement: AVR)
カテーテル治療:経カテーテル大動脈弁留置術( transcatheter aortic valveimplantation: TAVI)
手術適応の目安:狭心症、失神、心不全等の臨床症状の出現、大動脈弁口通過最高血流速度(Vmax)4.0m/s以上、収縮期平均圧較差40mmHg以上、大動脈弁口面積(Aortic valve area: AVA)1.0cm2以下、弁口面積係数0.6cm2/mm2、左室駆出率(left ventricular ejection fraction: LVEF)50%未満、等
・大動脈弁閉鎖不全症→http://循環器内科.com/ar
手術:大動脈弁置換術(Aortic valve replacement: AVR)、大動脈弁形成術
カテーテル治療:なし
手術適応の目安:心不全症状の出現、運動負荷で症状出現、左室駆出率50%未満、左室収縮末期経(left ventricular diameter at end systole: LVDs)50mm以上、左室拡張末期経(left ventricular diameter at end diastole :LVDd)70mm以上、等
手術適応基準について詳しくはガイドラインをご覧ください。
「弁膜疾患の非薬物治療に関するガイドライン(2007年改訂版)」→http://www.j-circ.or.jp/guideline/pdf/JCS2007_matsuda_h.pdf
【心臓弁膜症の管理】
手術適応を満たさない場合は経過観察をします。基本的には、症状の有無と心エコーを繰り返し行い、手術適応の時期を満たすかどうかを評価します。
・僧帽弁狭窄症:弁口面積1.5cm2以上、収縮期肺動脈圧60mmHg未満、平均圧較差15mm未満であれば、半年に一度から年に一度程度で繰り返し心エコー
・僧帽弁閉鎖不全症:左室駆出率60%以上、左室収縮末期経40mm未満であれば、半年に一度程度で繰り返し心エコー
・大動脈弁狭窄症:大動脈弁口通過最高血流速度3.0m/s未満、収縮期平均圧較差25mmHg未満、弁口面積1.5cm2以上の場合、収縮期平均圧較差が軽度であれば二年に一回から年に一回、高度であれば半年に一回から三ヶ月に一回心エコー
・大動脈弁閉鎖不全症:左室駆出率LVEF50%以上、左室収縮末期径LVDs50mm未満、左室拡張末期径LVDd70mm未満の場合、初診時では三ヶ月後、再診では半年から年に一度程度で繰り返し心エコー
また、大動脈弁狭窄症と大動脈弁閉鎖不全症では感染性心内膜炎の予防が必要です。心臓弁膜症の管理について詳しくはガイドラインをご覧ください。
「弁膜疾患の非薬物治療に関するガイドライン(2007年改訂版)」→http://www.j-circ.or.jp/guideline/pdf/JCS2007_matsuda_h.pdf
他に、高血圧症、脂質異常症、糖尿病、喫煙等の冠危険因子があれば治療します。
高血圧症→http://循環器内科.com/ht
脂質異常症→http://循環器内科.com/dl
大量飲酒→http://循環器内科.com/ld
心房細動→http://循環器内科.com/af
詳しくは国立循環器病研究センターのページをご覧ください。
「弁膜症とのつきあい方」→http://www.ncvc.go.jp/cvdinfo/pamphlet/heart/pamph41.html

【重要】来院前にご確認ください。
お茶の水循環器内科は循環器専門の医療機関です。対象は狭心症、心筋梗塞等の冠動脈疾患、心房細動を始めとする不整脈、心血管疾患の危険因子としての高血圧症、脂質異常症、糖尿病等の生活習慣病、慢性心不全等の循環器疾患です。一般的な内科診療は行っていませんので予めご了承ください。都内の医療機関探しは東京都医療機関案内サービスひまわりをご活用ください。
東京都医療機関案内サービスひまわり:03-5272-0303
→https://www.himawari.metro.tokyo.jp/qq13/qqport/tomintop

【お茶の水循環器内科】
お茶の水循環器内科は循環器専門の医療機関です。当院は2014年秋、「心血管疾患の一次予防」を理念に神田小川町にてスタートしました。2016年春、現在の神田神保町にお引越し、2018年春、「その医療は心筋梗塞を減らすだろうか?」という行動規範のもと、循環器専門の医療機関になりました。世の中には救える病気とそうでない病気があります。その中で、心筋梗塞と脳卒中は血管の故障が原因であり、高血圧症、脂質異常症、糖尿病、喫煙、心房細動等の心血管疾患の危険因子をコントロールすることで十分に予防可能です。心血管疾患の危険因子に対して適切な治療介入と治療継続のために、お茶の水循環器内科は夜間も土日も診療をオープンにしています。心筋梗塞と脳卒中を防ぐこと、これが当院のミッションです。お茶の水循環器内科をどうぞよろしくお願いいたします。
お茶の水循環器内科院長五十嵐健祐

【具体的な診療範囲】
お茶の水循環器内科は循環器専門の医療機関です。循環器内科とは心臓と血管を専門に診る診療科です。具体的には、狭心症、心筋梗塞等の冠動脈疾患、心房細動を始めとする不整脈、心血管疾患の危険因子としての高血圧症、脂質異常症、糖尿病等の生活習慣病、慢性心不全等の循環器疾患です。循環器内科の診療範囲を具体的にまとめました。
・冠動脈疾患(急性心筋梗塞、労作性狭心症、冠攣縮性狭心症、他)
・心筋梗塞後、ステント留置後の管理、抗血小板療法、バイパス術後の管理
・慢性心不全の管理
・心筋症(肥大型心筋症、拡張型心筋症、高血圧性心肥大、他)
・心臓弁膜症(僧帽弁狭窄症、僧帽弁閉鎖不全症、大動脈弁狭窄症、大動脈弁閉鎖不全症、他)
・弁置換術後の管理、弁形成術後の管理、抗凝固療法
・不整脈(心房細動、房室ブロック、上室期外収縮、心室期外収縮、他)
・心房細動の抗凝固療法、心原性脳塞栓症の予防、アブレーション治療適応の評価、アブレーション治療後の管理
・脳卒中、脳血管障害、脳梗塞(ラクナ梗塞、アテローム血栓性脳梗塞、心原性脳塞栓症)、脳出血、くも膜下出血、一過性脳虚血発作、脳卒中後の管理
・大動脈瘤、大動脈解離後の管理
・高血圧症、二次性高血圧症
・脂質異常症、家族性高コレステロール血症
・2型糖尿病、1型糖尿病、インスリン管理、糖尿病合併症の管理
・慢性腎臓病、腎硬化症の管理、糖尿病性腎症の管理
・その他、健診後の再検査、食事指導、運動指導、禁煙外来、など
以上、心臓と血管を専門に診る診療科が循環器内科です。高血圧症、脂質異常症、糖尿病等の生活習慣病も心血管疾患の危険因子として循環器内科の守備範囲です。心筋梗塞や脳卒中にならないようにする、一度なってしまっても再発しないようにする、というのが循環器内科の仕事です。予防に勝る治療はありません。受付または主治医までお気軽にご相談ください。

