
2020/3/13(金)、日本循環器学会「2020年改訂版不整脈薬物治療ガイドライン」の心房細動・心房粗動以外のページの内容をまとめました。2020/3/13(金)、日本循環器学会から6本のガイドラインのアップデートがありました。
→http://www.j-circ.or.jp/guideline/index.htm
日本循環器学会「2020年改訂版不整脈薬物治療ガイドライン」→http://www.j-circ.or.jp/guideline/pdf/JCS2020_Ono.pdf
心房細動は別個にまとめました。
「2020/3/13(金)、日本循環器学会「2020年改訂版不整脈薬物治療ガイドライン」の心房細動・心房粗動のページの内容をまとめました。」→ https://ochanomizunaika.com/14483
「不整脈」は一般に「心臓の拍動が不規則のもの、速くなるもの、遅くなるものを指し、治療を必要とする場合と必要としない場合がある状態」と定義されています。埋込み型除細動器、カテーテルアブレーション、直接阻害型経口抗凝固薬、日本人におけるエビデンス等アップデートされました。
【不整脈の発生機序および抗不整脈薬の臨床薬理学(総論)】
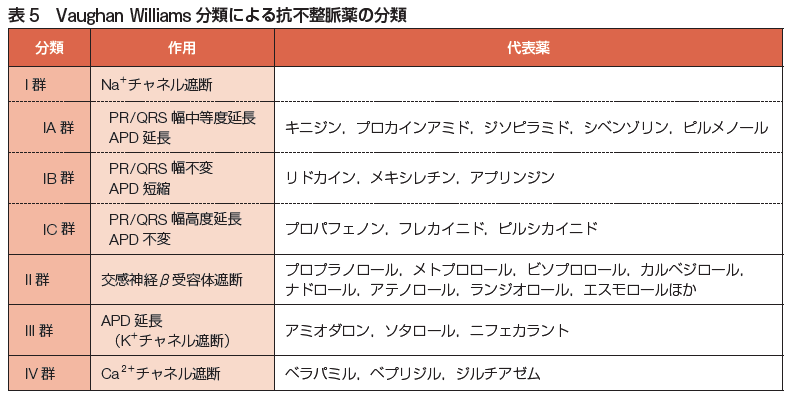
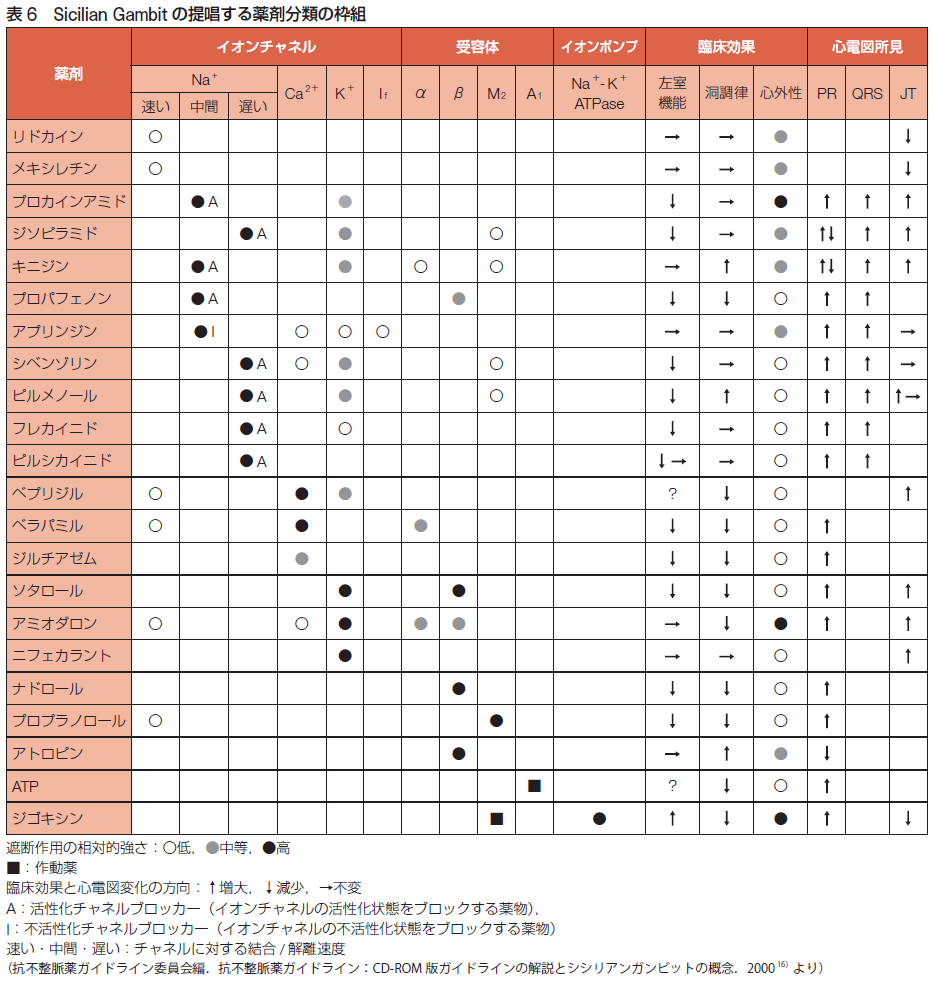
不整脈の電気生理学的発生機序は、興奮発生の異常(自動能の異常、撃発活動triggered activity)、興奮伝播の異常(興奮旋回リエントリー)の2つが関連しています。抗不整脈薬の分類と作用機序として、「Vaughan Williams 分類」と「Sicilian Gambitの考え方」があります。1969年発表の「Vaughan Williams 分類」 では抗不整脈薬を、Naチャネル阻害、β受容体遮断、活動電位持続時間延長、Caチャネル阻害の4つのグループに分類、1979年、I群はさらに、PR幅、WRS幅、QT時間に対する作用からさらに3つに分類されました。1991年、ヨーロッパ心臓病学会、「Sicilian Gambitの考え方」では、22の抗不整脈薬を作用機序に基づいて、イオンチャネル、受容体、イオンポンプ、臨床効果、心電図に対する作用を一覧表としてまとめました。全ての薬は副作用がありますが、抗不整脈薬は特に注意が必要です。抗不整脈薬の副作用は、陰性変力作用、催不整脈作用、心外性副作用に分類されます。詳しくは日本循環器学会「2020年改訂版不整脈薬物治療ガイドライン」をご覧ください。
日本循環器学会「2020年改訂版不整脈薬物治療ガイドライン」→http://www.j-circ.or.jp/guideline/pdf/JCS2020_Ono.pdf
【徐脈性不整脈】
刺激伝導系は、洞房結節、心房、房室結節、ヒス束、プルキンエ繊維、心室と伝導し、心臓の調律を制御しています。この過程のいずれかに伝導障害が起こると徐脈性不整脈の原因となり、洞房結節より上位の洞不全症候群と、洞房結節から下位の房室ブロックの2つに分類されます。治療の基本的な考え方としては、I度の房室ブロック、II度房室ブロック(Wenckebach型)などで無症状の徐脈性不整脈は特に治療の適応はありません。また可逆性の原因がある場合は原因そのものへの対処を行います。心停止の危険性の高い場合はペースメーカー埋込みの適応を考慮します。薬物療法としては効果は限定的ですが、アトロピン、イソプロテレノール、アドレナリン、ドパミン、テオフィリン、シロスタゾールなどがあり、橋渡し治療として使う場合があります。
【上室期外収縮】
上室期外収縮は、心房や房室接合部などから発生する期外収縮です。上室期外収縮は健常人にも認めるものであり、加齢とともに増加します。最近は、将来の心房細動発症との関連が注目されており、1日100回以上の上室期外収縮で心房細動の新規発症の予測因子となると言った報告や、塞栓症不明の脳梗塞で1日1000回以上の上室期外収縮を認める例で40%にホルター心電図にて心房細動が認められたという報告があります。原則として、上室期外収縮のみの場合は治療の必要はありません。カフェイン、アルコールの制限、ライフスタイルの見直し、症候性上室期外収縮へのβ遮断薬の使用は、推奨クラスIIa、エビデンスレベルCとなっています。
【心室期外収縮】
心室期外収縮のみで直ちに治療が必要な場合も少ないですが、適宜心室期外収縮のリスク評価を行います。心筋梗塞後の心室期外収縮のリスク評価である「Lown分類」は、便宜上心筋梗塞以外の心室期外収縮にも応用されています。具体的には、1時間に30個以上の単形性、多形性、3連発以上、R on T 型、連結期の短いものはリスクが高いとされています。また、1日1万回以上(10%以上)、QRS幅150ms以上、終日出現の心室期外収縮を認める場合には、心室期外収縮誘発性心筋症のリスクがあるとされていますが、感度、特異度には限界があります。器質的心疾患を伴わない心室期外収縮は一般に治療の必要はありません。自覚症状が強く、心室期外収縮の頻度が多い場合には、β遮断薬、Ca拮抗薬が自覚症状を和らげることがあります。流出路起源心室期外収縮、乳頭筋起源心室期外収縮、束枝起源心室期外収縮などではCa拮抗薬、β遮断薬、Na阻害薬、カテーテルアブレーションが有効な場合があります。不整脈による自覚症状の強い場合、心室期外収縮の多い(総心拍数の10%以上)では治療を考慮、器質的心疾患を認める場合、心室期外収縮の頻度が多い場合には、心室期外収縮の減少により心機能の改善を認める場合があります。推奨クラスとエビデンスレベルは以下の通りです。
・器質的心疾患のない症候性心室期外収縮患者に対するQOL改善を目的と
したβ遮断薬やCa 拮抗薬の投与(推奨クラスIIa、エビデンスレベルC)
・心室期外収縮頻発による心筋症患者に症状や左室機能改善を目的としたβ
遮断薬やアミオダロンの投与(推奨クラスIIa、エビデンスレベルC)
【発作性上室頻拍(房室回帰性頻拍・房室結節リエントリー性頻拍・特殊な発作性上室頻拍】
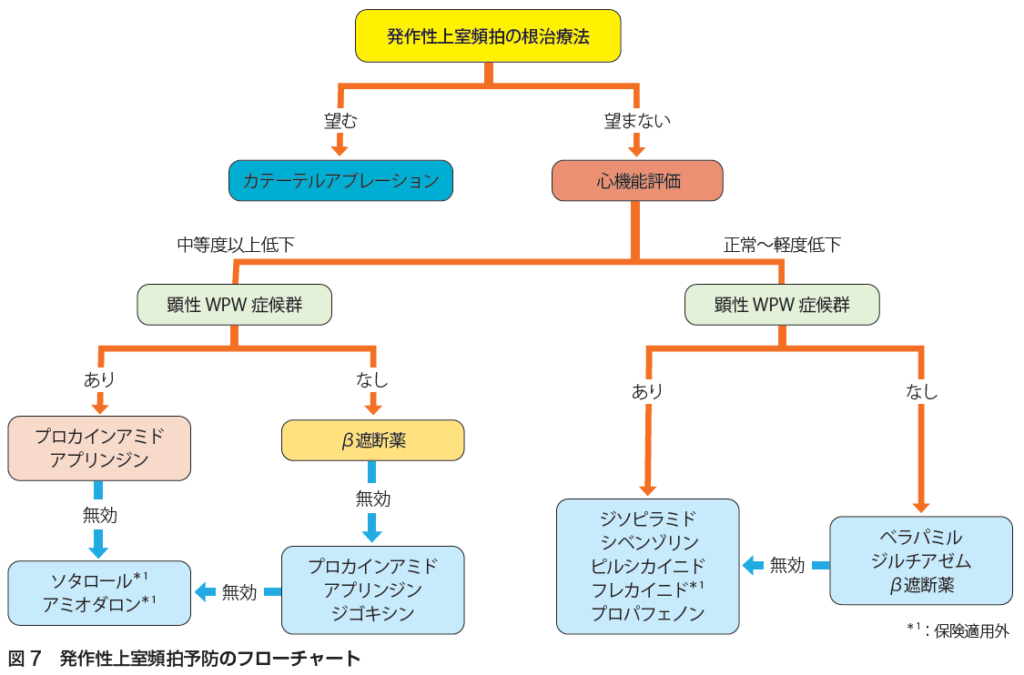
救急外来など薬剤の静脈投与が可能な環境では、ATP、ベラパミル、β遮断薬の静注により房室伝導の抑制、発作性上室頻拍の停止、鑑別を試みます。発作の停止には、迷走神経刺激手技、ATP急速静注、ベラパミル、ジルチアゼム、β遮断薬、アミオダロン、プロカインアミド、フレカイニド、カルディオバージョンがあります。発作の予防としては、カテーテルアブレーションにより90%以上の高い有効性と安全性をもって根治が可能です。カテーテルアブレーションを希望しない場合、心機能が保たれている例では、ベラパミル、ジルチアゼム、β遮断薬、ジソピラミド、シベンゾリン、ピルジカイニド、フレカイニド、プロパフェノン、心機能が低下している例ではβ遮断薬、プロカインアミド、アプリンジン、ジゴキシン、ソタロール、アミオダロンなどがあります。カテーテルアブレーションが可能であればカテーテルアブレーションによる根治が第一選択です。特殊な上室頻拍として、マハイム束による房室回帰頻拍に対してはカテーテルアブレーション、β遮断薬、Ca拮抗薬、接合部頻拍に対してはβ遮断薬、ベラパミル、カテーテルアブレーションは可能ですが房室ブロックに注意します。
【心房細動】
別ページでまとめ
【心房頻拍】
心房頻拍とは上室頻拍の一つで、洞房結節以外の心房筋由来の頻拍です。非持続性の心房頻拍は治療の必要はありません。持続性心房頻拍で頻脈誘発性心筋症を来すことがあります。洞結節リエントリー頻拍をリエントリー回路に含む頻拍です。停止にはATP、ベラパミル、ジルチアゼム、β遮断薬、I群抗不整脈薬、電気的除細動を試みます。予防にはカテーテルアブレーションの適応を考慮します。
【心房粗動】
別ページでまとめ
【心室頻拍】
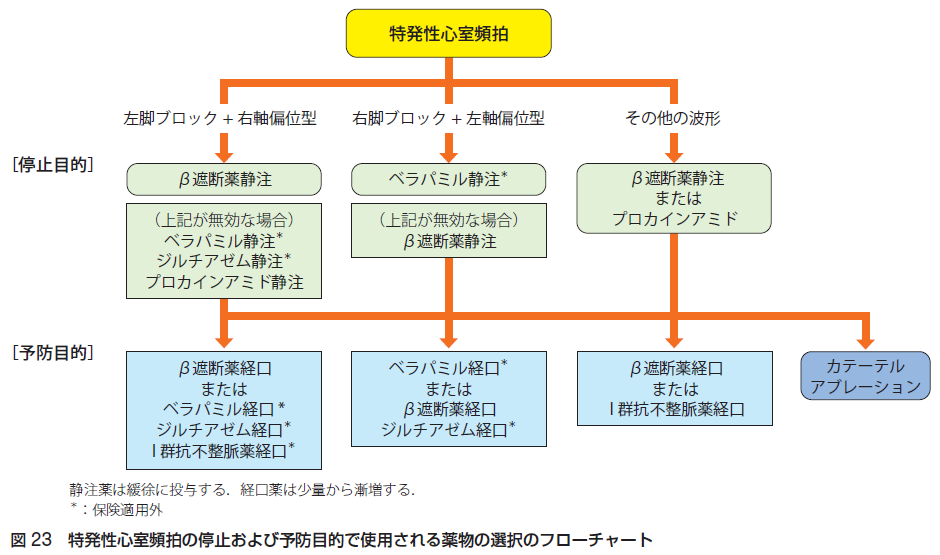
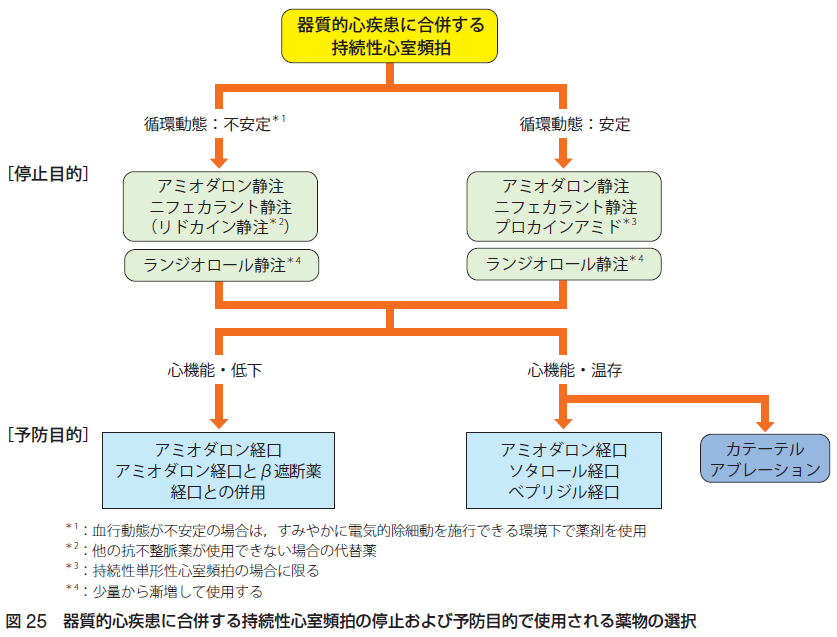
心室のヒス束以下を起源とする頻拍を心室頻拍と定義します。さらに30秒以上持続する心室頻拍を持続性心室頻拍、30秒未満で停止するものを非持続性心室頻拍と定義します。器質的心疾患を伴う心室頻拍と、器質的心疾患を伴わない特発性心室頻拍とがあります。心室頻拍を引き起こす器質的心疾患としては、心筋梗塞、肥大型心筋症、拡張型心筋症、不整脈原性右室心筋症、先天性心疾患、心サルコイドーシス、心臓手術後などがあります。特発性心室頻拍は、ベラパミル感受性、β遮断薬、プロカインアミド、ジルチアゼム静注などによって停止を試み、予防のためには経口β遮断薬、ベラパミル、ジルチアゼム、カテーテルアブレーションを試みます。器質的心疾患に合併する心室頻拍の場合は、器質的心疾患そのものに対する治療と同時に、血行動態が不安定な場合は速やかな直流除細動を行い、心室頻拍の停止を試みます。抗不整脈薬としては、アミオダロン、ニフェカラント、リドカイン、プロカインアミド、ランジオロールなどを投与します。二次予防としては、可逆的な原因として、虚血、電解質異常、薬剤性などを除外、血行動態が不安定な持続性心室頻拍の再発予防には埋込み型除細動器の植込みが第一選択です。薬物療法としてはアミオダロン、ソタロール、ベプリジル、β遮断薬を使うこともあります。
【多形性心室頻拍・torsade de pointes】
多形性心室頻拍の背景にQT延長症候群がある場合、先天性QT延長症候群、後天性QT延長症候群があります。失神の既往や心室頻拍、心室細動の既往がある場合にはβ遮断薬が推奨されます。先天性QT延長症候群の原因として遺伝子が特定されているものがあり、性別、遺伝子型等によってβ遮断薬が効果不十分な場合には、メキシレチン、ナドロール、フレカイニドがあります。
【ブルガダ症候群】
ブルガダ症候群における心臓突然死を回避する治療法の第一選択は植込み型除細動器です。薬物療法は補助的な治療に過ぎないとされています。イソプロテレノール、キニジン、シロスタゾール、ベプリジルなどがあります。
【カテコラミン誘発多形性心室頻拍】
カテコラミン誘発多形性心室頻拍とは、運動、カテコラミン投与、他に原因が考えられない二方向性、多形性心室頻拍、多形性心室期外収縮が誘発されることが特徴で、原因となる遺伝子異常が特定されています。予防には、競争的スポーツ、高ストレス環境の回避、β遮断薬、フレカイニド、ベラパミルを試みます。
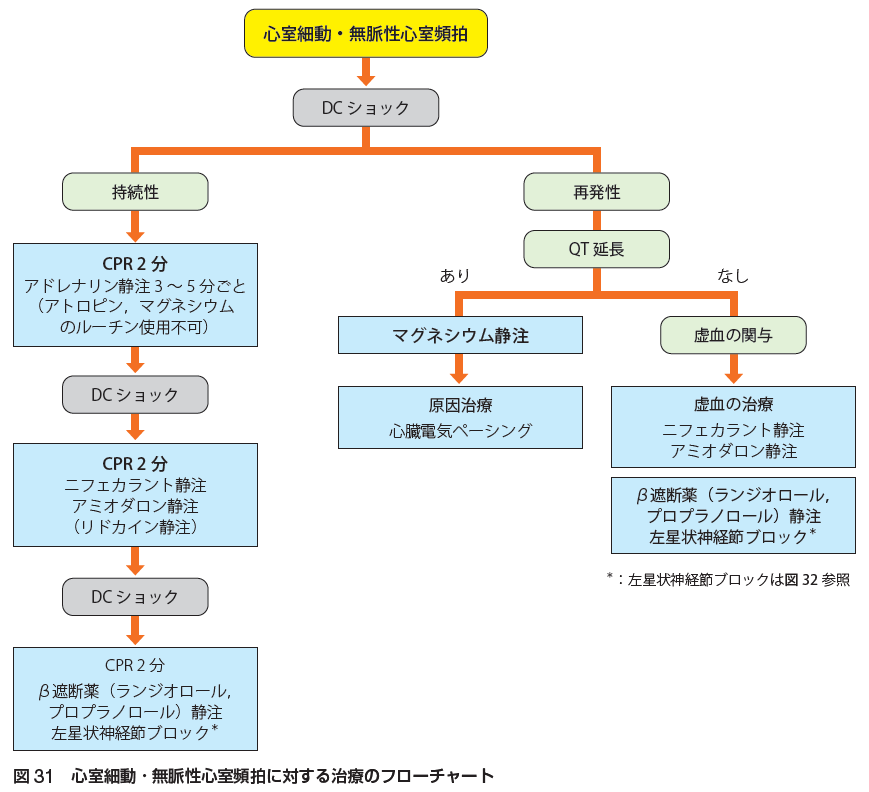
【心室細動・無脈性心室頻拍・心停止】
心室細動、無脈性心室頻拍は心停止に至る極めて重篤な不整脈です。直ちに心肺蘇生を開始します。直流除細動、アドレナリン、ニフェカラント、アミオダロン、リドカイン、マグネシウム、虚血が関与している場合には虚血の治療を行います。左星状神経節ブロックが有効という報告があります。
他に、小児の不整脈、先天性心疾患における不整脈、妊娠中の不整脈の記載があります。詳しくは日本循環器学会「2020年改訂版不整脈薬物治療ガイドライン」をご覧ください。
日本循環器学会「2020年改訂版不整脈薬物治療ガイドライン」→http://www.j-circ.or.jp/guideline/pdf/JCS2020_Ono.pdf

